Streptoderma - Simptome și tratament - Expert Medic
jurnal medical despre cauzele, simptomele și tratamentul bolilor
Streptoderma - Simptome și tratament
- Acasă
- Streptoderma - Simptome și tratament
Streptoderma - Simptome și tratament
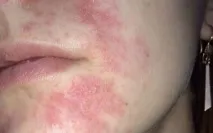
Cauzele streptodermiei
Pielea unei persoane sănătoase îndeplinește o funcție de barieră bună împotriva pătrunderii diferiților agenți patogeni în organism. Cu toate acestea, atunci când corpul uman este expus la diverși factori ai mediului extern și intern, acest efect protector este redus semnificativ. Aceasta include contaminarea pielii, circulația sanguină locală afectată (vene varicoase) și expunerea locală la temperaturi ridicate și scăzute. Diverse microtraume ale pielii contribuie, de asemenea, la pătrunderea organismelor patogene în piele. Acestea sunt abraziuni, mușcături, zgârieturi și zgârieturi. Scăderea apărării imune a organismului ca urmare a bolilor cronice și intoxicațiilor, surmenajul, stresul, foametea și hipovitaminoza sunt factori agravanți pentru apariția streptodermiei.
Simptomele streptodermei
Cea mai frecventă manifestare a streptodermei esteimpetigo. În acest caz, pielea subțire și fragilă a feței (lângă nas și gură) sau pielea altor zone deschise ale corpului (mâini, picioare, picioare) la copii șifemei. Impetigo se caracterizează printr-un debut brusc. Pe fundalul înroșit al pielii, apare o bulă de mărimea unui bob de mazăre, umplută cu conținut gălbui tulbure. Această bulă crește foarte repede în dimensiune, până la 1-2 cm, apoi se deschide, expunând suprafața erozivă cu fragmente de epidermă de-a lungul periferiei. Aproape instantaneu, acest element se usucă odată cu formarea de cruste galbene-miere. Metamorfoza acestor elemente este însoțită de mâncărimi insuportabile. Pieptănarea contribuie la infectarea rapidă a zonelor sănătoase ale pielii și la răspândirea procesului de-a lungul periferiei, unde se formează noi elemente similare ale erupției cutanate. Astfel, se formează leziuni extinse. Unul dintre factorii suplimentari în răspândirea infecției sunt articolele de uz casnic (prosop, fete de pernă etc.). În acest caz, apar mai multe zone de piele infectate care nu sunt conectate teritorial. Așa se dezvoltă tabloul impetigo clasic.
Recent, caracteristicile dezvoltării bulelor au început să apară din ce în ce mai mult. Odată cu forma chistică de impetigo, apar elemente erupții cutanate - vezicule cu o anvelopă mai densă. Un astfel de element nu tinde spre creștere și deschidere periferică. În același timp, pe pielea corpului și a mâinilor sunt observate numeroase vezicule mici cu conținut seros-purulent. Astfel de bule cu o anvelopă densă afectează adesea rola periunguală. În exterior, arată ca o bulă în formă de potcoavă cu conținutul corespunzător. Această formă de leziuni cutanate cu streptococ se numeștetourniol. Adesea poti gasi vezicule, mari, uscate in centru, iar la periferie inconjurate de o rola ce contine continut seros-purulent.
Cel mai adesea, cu impetigo, pacienții sunt îngrijorați de mâncărime și uscăciune a zonelor afectate. Uneori, la copii, cu leziuni cutanate extinse si cuprezența bolilor concomitente, poate exista o creștere a temperaturii și o creștere a ganglionilor limfatici localizați în apropierea leziunilor.
La recuperare, la locul impetigo nu rămân defecte cosmetice și cicatrici, cu excepția hiperpigmentării post-inflamatorii.
Streptococul poate afecta, de asemenea, straturile mai profunde ale pielii. Este vorba de așa-numitaectima streptococică, în care apare un abces cu conținut seros-purulent, nepătruns de păr, având tendința de creștere periferică și în creștere rapidă în dimensiune. Un astfel de element se micșorează curând într-o crustă galben-verzuie, care, spre deosebire de impetiginoasă, se așează strâns pe piele. Când această crustă este respinsă, este expus un ulcer dureros, cu margini rotunjite neuniforme și scurgeri purulente. Deoarece stratul germinativ al pielii este afectat în timpul ectimului, vindecarea unui astfel de element are loc cu formarea unei cicatrici clar vizibile. Cel mai adesea, ectima este localizată pe extremitățile inferioare.
Diagnosticul de streptodermie
Datorită faptului că streptoderma este o leziune acută a pielii și tinde să se răspândească rapid, dacă apar simptome precum bule și mâncărime, trebuie să consultați imediat un medic. În acest caz, examinarea microscopică și micologică a fulgilor de piele va fi prescrisă pentru a confirma diagnosticul. Este clar că auto-medicația este inacceptabilă, deoarece atunci când se utilizează unguente antibacteriene, este posibil ca diagnosticul să nu fie confirmat.
Tratamentul streptodermiei
Pentru a exclude răspândirea periferică, pielea din jurul focarului este șters cu soluții dezinfectante (alcool boric sau salicilic) la fiecare schimbare de pansament, și anume de 2 ori pe zi.
În stadiul inițial al procesului patologic, în prezența veziculelor șieroziunea pe fundalul pielii înroșite necesită proceduri externe. Pansamentele cu uscare umedă cu diverse soluții apoase (1-2% resorcinol, 0,25% azotat de argint) au un efect rapid și pozitiv. Efectul terapeutic depinde direct de tehnica de efectuare a unor astfel de proceduri. Un șervețel steril din tifon, din 6-8 straturi, umezit într-o soluție terapeutică la temperatura camerei, se stoarce și se aplică pe suprafața pielii deteriorate. După 15 minute, același șervețel este umezit din nou în soluția preparată, stors și acoperă din nou zona de streptodermă. Astfel, în decurs de o oră și jumătate au loc manipulări cu pansamente cu uscare umedă. În primele zile de tratament al streptodermei, pansamentele de uscare umedă efectuate în acest mod trebuie repetate de 2 până la 3 ori, cu pauze de 3 ore.
Crăpături în colțurile gurii -gemuri, este necesar să se lubrifieze cu 1-2% azotat de argint de 2 până la 3 ori pe zi.
Capacele cu bule trebuie deschise în conformitate cu toate regulile de asepsie. Ulterior, veziculele tratate sunt îmbrăcate cu unguente antibacteriene, precum unguentul de tetraciclină sau unguentul de streptocid, timp de 12 ore de 2 ori pe zi. Pe cruste, este necesar să se folosească și unguente cu dezinfectanți: unguente rivanol 3%, etacridin-bor-naftalan și eritromicină.
Cu mâncărimi severe și insuportabile, antihistaminice, cum ar fi Claritin, Telfast, sunt prescrise în doze terapeutice standard pentru a exclude răspândirea activă a infecției. În același scop, copiii ung zilnic unghiile cu o soluție alcoolică de iod.
Cu o inflamație severă, de-a lungul periferiei focarului, este posibil să se utilizeze agenți externi hormonali pentru o perioadă scurtă de timp ("Triderm", "Lorinden A, C"). Trebuie amintitcă, odată cu utilizarea prelungită a acestor fonduri, apar modificări ireversibile asupra pielii sub forma subțierii acesteia. În acest sens, agenții externi hormonali nu trebuie utilizați fără supraveghere medicală.
Cu natura larg răspândită a procesului, cu o creștere a temperaturii și o creștere a ganglionilor limfatici regionali, în interior sunt prescrise antibiotice (peniciline semisintetice sau cefalosporine).
Cu un proces prelungit și lent, numirea terapiei cu vitamine (A, B1, B6, C, P) și a terapiei imunostimulatoare (autohemoterapie și cursuri pirogenale) este justificată.
După îndepărtarea fenomenelor inflamatorii acute, se prescrie un curs de iradiere ultravioletă cu doze suberitemale în zonele afectate ale pielii.
În tratamentul extern al streptodermiei, utilizarea remediilor populare s-a dovedit bine.
Remedii populare pentru tratamentul streptodermiei
Pentru a crea un efect de uscare asupra pielii, se recomandă utilizarea decocturilor din diferite ierburi sub formă de pansamente cu uscare umedă. Pentru a exclude posibilitatea unei alergizări suplimentare a pielii, se acordă preferință ierburilor cele mai puțin alergene, cum ar fi coaja de stejar sau mușețel.
Pentru întreaga perioadă de tratament a streptodermiei, este interzisă utilizarea băilor și dușurilor igienice. În schimb, pielea sănătoasă se șterge cu un șervețel umezit cu infuzie de mușețel.
O dietă, cu excepția picantelor, grase și dulci, reduce starea de spirit alergică a corpului, ceea ce duce la o scădere a exsudației (plânsul rănii), contribuind astfel la uscarea focalizării.
Complicațiile streptodermiei
Cu o stare de spirit alergică a pacientului și cu un tratament incorect și intempestiv, leziunile streptococice pot duce la creșterea sensibilității pielii la microbi și pot cauza mai dificil de tratat.boala -eczema microbiană. Atașarea la procesul principal de eczemă poate fi judecată după apariția microeroziunilor pe un fundal înroșit, din care sunt separate picături de lichid seros.
Prevenirea streptodermiei
În instituțiile preșcolare, copiii cu streptodermie sunt izolați și plasați în carantină timp de 10 zile.
Un stil de viață sănătos, o dietă echilibrată și îngrijirea regulată a igienei sunt condiții bune pentru imunitatea pielii la infecțiile streptococice.
Consultarea unui dermatolog pe tema streptodermiei:
1. Sunt streptodermia și pioderma același lucru? Nu, nu tocmai. Piodermia este o leziune a pielii ca urmare a introducerii oricărui piococ patogen în ea. Cel mai adesea este streptococ și stafilococ auriu. În funcție de tipul de microorganism, bolile se numesc: streptoderma și stafiloderma, iar pioderma este denumirea comună pentru bolile pustuloase ale pielii.
2. Este posibil să se determine care dintre organismele patogene a cauzat leziunea cutanată fără a face niciun test? Desigur, este imposibil de determinat fără analiză, dar este posibil să presupunem. Așadar, de exemplu, se știe că streptococii determină o natură superficială sero-exudativă a leziunii care nu pătrunde în anexele pielii (foliculi de păr, glandele sebacee și sudoripare). O astfel de leziune este predispusă la creșterea periferică, este adesea localizată în pliuri și este însoțită de mâncărime severă.
3. De ce se impune carantina în grădinițe atunci când este depistată streptodermia? Imunitatea este slab formată la copii, astfel încât focarele de streptodermă în astfel de grupuri apar foarte repede. Motivul pentru aceasta este contactul strâns al copiilor mici între ei, cu aceleași jucării.
4. Câte zile ar trebui să treacă de la momentul infectarii până laapariția primelor elemente? În medicină, această perioadă se numește perioada de incubație și cu streptoderma durează aproximativ 10 zile.
5. Se poate infecta un adult de la un copil? Desigur, o astfel de infecție este posibilă prin contactul apropiat cu pielea infectată a copiilor sau prin obiecte împărtășite cu copilul.
6. Am auzit undeva că fisurile în colțurile gurii sunt adesea cauzate de streptococ. Este tot streptoderma? Astfel de fisuri se numesc zayeda și sunt de fapt eroziuni înconjurate de un guler al stratului cornos rămas după deschiderea veziculelor și înconjurate de cruste galbene ca miere. Cel mai adesea, această leziune a pielii este cauzată de streptococ, iar lingerea constantă a buzelor și creșterea salivației duce la dezvoltarea macerării (umflarea pielii ca urmare a impregnării cu lichid), care reduce proprietățile de barieră ale pielii și se multiplică. acest organism patogen din el. În acest caz, factorul agravant este hipovitaminoza vitaminei B2 - o lipsă de riboflavină în organism. În ceea ce privește creșterea salivației, cel mai adesea aceasta este o consecință a dentiției la copii, a purtării protezelor dentare la adulți, precum și a unui semn de invazie helmintică, pentru care este necesară o examinare suplimentară.
7. De ce persoanele obeze sunt predispuse la streptodermia pliurilor cutanate? Se știe că un astfel de proces este cel mai adesea localizat în pliurile inghinale, intergluteale, axilare, din spatele urechii și sub glandele mamare. Acest lucru este facilitat de transpirație crescută și secreție de sebum, eliberarea de zahăr cu transpirație, care încalcă integritatea pielii și contribuie la dezvoltarea streptococului acolo.
8. Fiica mea a avut o pată pigmentată cu o nuanță albăstruie lângă nas, după ce s-a îndepărtat de crusta galbenă. Ce acum, va rămâne acest loc pe fața ei pentru totdeauna? Petele hiperpigmentate după leziunile cutanate streptococice rămân pentru o perioadă scurtă de timp, apoi se decolorează.
9. Ce este lichenul alb al feței? Aceasta este una dintre formele de streptodermă, care se manifestă prin descuamare mică, pe fundalul unei pete roșii-roz. Apare mai des la copii și la persoanele care stau mult timp în aer liber și la soare. Contribuie la dezvoltarea acestui proces hipovitaminoza vitaminei A - retinol.